ماموگرافی به چه دردی می خورد؟
ماموگرافی به چه دردی می خورد؟
ماموگرافی –
امروزه با رشد و توسعه ماموگرافی های دیجیتال، سونوگرافی و ام آرآی ممکن
است این پرسش مطرح شود که آیا برای تشخیص زوردس سرطان پستان یا غربالگری
این بیماری، می توان از این روش ها به جای ماموگرافی معمول استفاده کرد؟ به
نظر می رسد با این که تکنیک های جدید، کیفیت تصویری بهتری در اختیارمان می
گذارند و تشخیص دقیق تری را امکان پذیر می کنند، هنوز نتوانسته اند
جایگزین ماموگرافی سنتی شوند.
ماموگرافی
مجموعه ای از تصاویر رادیوگرافی اشعه ایکس به صورت دوبعدی و سیاه و سفید
است. ماموگرافی می تواند ناهنجاری های کوچکی در بافت پستان در حد نیم سانتی
متر را مشخص کند.
شما یا پزشکتان توده پستانی را تا به
اندازه ای دو برابر این حد، یعنی به اندازه یک نخود بزرگ، نرسیده باشد، نمی
توانید لمس کنید. اولین ماموگرافی به عنوان یک تصویر حد پایه به متخصص
رادیولوژی کمک خواهد کرد تا با مقایسه ماموگرافی بعدی با آن هر تغییر ایجاد
شده را تشخیص دهد. یکی از چیزهایی که متخصص رادیولوژی در ماموگرافی به
دنبال آن می گردد، «میکروکلسیفیکاسیون» ذرات ریز رسوب کلسیم است که به صورت
نقاط سفید رنگ کوچک در عکس خود را نشان می دهند.
منشاء ایجاد این ذرات نامعلوم است. این
رسوبات کلسیمی به کلسیمی که از راه خوردن، نوشیدن یا مکمل های غذایی دریافت
می کنید، ربطی ندارد. ۸۰ درصد این ذرات ریز کلسیمی بی خطر هستند و در
مواردی ممکن است نشانه سرطان پستان باشند. متخصص رادیولوژی بسته به نوع و
الگوی این ذرات کلسیمی ممکن است تشخیص دهد که لازم است نمونه برداری بافتی
انجام شود، تصاویر رادیوگرافی با بزرگنمایی بیشتر اضافی برداشته شود یا
ماموگرافی تکرار شود.
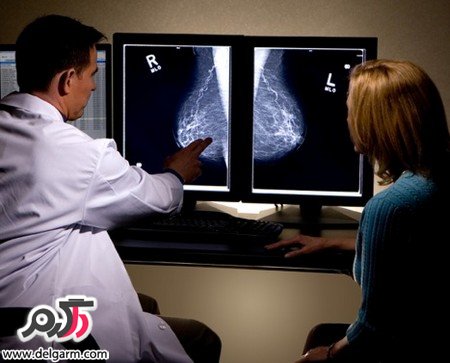
● ماموگرافی چه چیزی را نشان می دهد؟
در
ماموگرافی، چربی به رنگ خاکستری دیده می شود، بافت پستانی که متراکم تر
است، سفید به نظر می رسد. ذرات ریز کلسیمی و وتوده های خوش خیم یا
غیرسرطانی و نیز توده های بدخیم یا سرطانی نیز سفید دیده می شوند.
ناهنجاری
ها در ماموگرافی های زنان سالمندتر و بعد از سن یائسگی را آسان تر می توان
تشخیص داد زیرا پستان های آنها عمدتا از چربی تشکیل شده است، در نتیجه یک
توده خوش خیم یا بدخیم که سفید رنگ است را در زمینه خاکستری مربوط به بافت
چربی، به راحتی می توان شناسایی کرد.
برای داوری در این مورد که توده کشف شده بدخیم است یا نه، متخصص رادیولوژی
ظاهر آن را بررسی می کند. برای مثال اگر ذرات ریز کلسیمی در سراسر پستان
مشاهده شوند، احتمال بیشتری دارد که خوش خیم باشند در حالی که ذرات کلسیمی
که ریز و در یک جا متمرکز هستند، با احتمال بیشتری ممکن است سرطانی باشند.
کیست های خوش خیم معمولا گرد و با دیواره های صاف هستند، در حالی که
تومورهای سرطانی لبه های دندانه دار دارند. متخصصان رادیولوژی اغلب از
سونوگرافی برای تشخیص اینکه توده کشف شده کیستی و بنابراین خوش خیم است یا
نه، استفاده می کنند. در مجموع اغلب ناهنجاری هایی که در ماموگرافی ها دیده
می شوند، نهایتا خوش خیم از آب در می آیند.
● ماموگرافی دیجیتال
در
ماموگرافی دیجیتال، تصویر به صورت یک فایل دیجیتال کامپیوتری ذخیره می شود
و نه روی فیلم رادیوگرافی. این تکنولوژی سودمندی های عملی مهمی نسبت به
ماموگرافی معمولی دارد. از آنجایی که تصویر اشعه ایکس به صورت دیجیتال
ذخیره می شود، متخصص رادیولوژی می تواند روی تصویر زوم کند تا آن را بزرگ
کند یا می تواند سایه روشن تصویر را به نحوی تنظیم کند که ناهنجاری هایی که
به صورت معمول دیده نمی شدند، آشکار شوند.
تصاویر ماموگرافی دیجیتال را می توان روی
دیسک ثبت کرد. این امر ذخیره کردن آنها را آسان و دسترسی بعدی به آنها را
تسهیل می کند. تصویر دیجیتال را می توان در هر پایانه کامپیوتری در هر کجای
مرکز درمانی دید و برای مشاوره گرفتن به مراکز درمانی دیگر هم فرستاد.
تصاویر دیجیتال پستان در کمتر از ۱۰ ثانیه آماده می شوند، در حالی که
ماموگرافی معمول با استفاده از فیلم اشعه ایکس ۵ تا ۱۰ دقیقه زمان می برد.
● ماموگرافی سه بعدی
یک
روش جدید برای تصویربرداری از پستان به نام «توموسنتز دیجیتال» در سال های
اخیر به وجود آمده و تحت بررسی بوده است، در این روش از چند زاویه مختلف
از پستان تصویربرداری می شود.
در نتیجه به جای یک تصویر منفرد، مجموعه
تصاویری از سطح مقطع های پستان به دست می آید و در کامپیوتر می توان این
تصاویر را به صورت سه بعدی شبیه سازی کرد. این تکنیک با رفع کردن مشکل روی
هم افتادن ساختارهای پستان که ممکن است سرطان را مخفی کنند، امکان تشخیص
ضایعات پستان را افزایش می دهد. این شیوه در عین حال احتمال نتایج مثبت
کاذب را کاهش می دهد.
● شناسایی با کمک کامپیوتر
متخصصان
رادیولوژی از شناسایی به کمک کامپیوتر بعد از انجام ماموگرافی استفاده می
کنند تا مناطق دچار مشکل در پستان را دقیق تر تشخیص دهند. این سیستم ها
معمولا از نرم افزارهای پیچیده کامپیوتری استفاده می کنند که می توانند
الگوهایی که اغلب با سرطان همراه اند را تشخیص دهند و با هشدار دادن به
متخصص رادیولوژی او را وادارند که نگاه دقیق تری به آن قسمت بیندازد.
استفاده از این کمک تشخیصی کامپیوتری نیاز
به آن دارد که ابتدا تصویر ماموگرافی به صورت دیجیتال درآمده باشد. تشخیص
به کمک کامپیوتر پیدا کردن محل های ذرات کلسیمی و مکان یابی توده ها به
همان اندازه چشم انسان خوب عمل می کند. پژوهش ها نشان داده اند سیستم های
تشخیص با کامپیوتر میزان تکرار ماموگرافی و نمونه برداری بافتی را افزوده
اند و نهایتا احتمال شناسایی سرطان پستان را تا ۲۰ درصد افزایش داده اند.
● بررسی با ام آرآی
تصویربرداری
با تشدید مغناطیسی (ام آرآی) با ایجاد یک حوزه قوی مغناطیسی تصاویری از
بدن ایجاد می کند. در هنگام انجام ام آرآی پستان، بیمار باید به شکم روی
میز اسکن بخوابد. ممکن است از تزریق ماده حاجب به جریان خون استفاده شود.
ماده حاجب شبکه رگ های پستان و به خصوص تشکیل رگ های خونی غیرطبیعی را که
مشخصه سرطان ها است، نشان می دهد.
هر دو پستان را می توان در یک بار
تصویربرداری کرد. ام آرآی ترکیب بافت نرم و محتوای مایع آن را نشان می دهد و
بنابراین می تواند تومورها را به خوبی شناسایی کند اما نمی تواند محل های
رسوب کلسیم را نشان دهد.
بنابراین
ام آرآی در ترکیب با ماموگرافی و سونوگرافی می تواند به شناسایی توده های
پستانی در زنانی که ایمپلنت سیلیکونی کار گذاشته اند، شناسایی عود سرطان پس
از شیمی درمانی و بررسی پستان های با بافت متراکم در ماموگرافی هایی که
نتیجه قطعی به دست نداده اند، مورد استفاده قرار گیرد.
ام آرآی همچنین ممکن است برای بررسی زنانی
که در معرض خطر بالای سرطان پستان هستند، به کار رود. اما در زنانی که در
گروه پرخطر برای سرطان پستان قرار ندارند، ام آرآی توصیه نمی شود. ام آرآی
نیز مانند ماموگرافی به طور قطعی نمی تواند میان یک توده سرطانی و یک کیست
خوش خیم فرق بگذارد، بنابراین ممکن است به اشتباه در محلی از پستان وجود
سرطان را تشخیص دهد که اصطلاحا به آن نتیجه «مثبت کاذب» می گویند.
● ماموگرافی هنوز مفید است
با
وجود مشکلاتی که ماموگرافی در تشخیص درست سرطان پستان دارد، هنوز بهترین
ابزار برای تشخیص سرطان پستان در مراحل اولیه آن است. کیفیت ماموگرافی هایی
که امروزه گرفته می شوند، به طور قابل توجهی بهبود پیدا کرده اند و میزان
اشعه ای که برای گرفتن آنها به کار می رود کاهش یافته است. انجام ماموگرافی
های منظم از زنان توانسته از مرگ های ناشی از سرطان های پستان در بسیاری
از کشورها بکاهد.
● نظر کارشناس
اگر
صبر کنیم تا سرطان پستان به قدری بزرگ شود که با دست قابل لمس باشد کمی
دیر و درمان آن دشوار است. ثابت شده است که انجام غربالگری با ماموگرافی
باعث کاهش میزان مرگ و میر ناشی از سرطان پستان می شود زیرا ماموگرافی می
تواند سرطان پستان را قبل از اینکه قابل لمس باشد تشخیص دهد.
امروزه توصیه می شود که در سن ۴۰ تا ۵۰
سالگی هر یک تا دو سال یک بار بسته به نظر پزشک و پس از ۵۰ سالگی هر سال یک
بار ماموگرافی انجام شود. البته معمولا برای افراد زیر ۳۵ سال ماموگرافی
توصیه نمی شود زیرا اشعه می تواند بر بافت پستان تاثیر سوء داشته و فقط در
مواقع کاملا ضروری و با نظر پزشک انجام می شود.
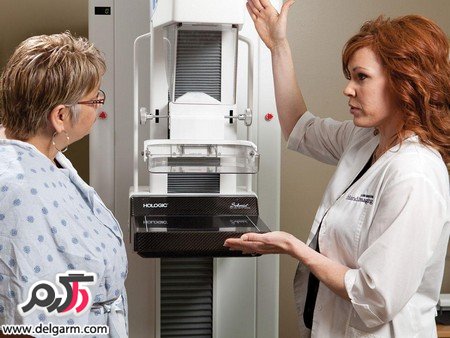
شیوه انجام ماموگرافی به
این نحو است که فرد در مقابل دستگاه ماموگرافی می ایستد و پستان بین دو
صفحه قرار می گیرد و کمی فشرده می شود و سپس اشعه x به بافت پستان تابانده
شده و تصویر حاصله روی فیلم ماموگرافی ثبت می شود.
از هر پستان دو عکس گرفته می شود که یکی
با فشردن پستان به صورت افقی و دیگری با فشردن پستان به صورت عمودی به دست
می آید. ممکن است فرد کمی احساس درد کند اما این درد و فشار کوتاه مدت و
تنها برای چند ثانیه است. زمان لازم برای انجام ماموگرافی بیشتر از ۲۰
دقیقه نیست و حتما خانم ها باید مطمئن باشند که باردار نیستند.
در صورتی
که خانمی دچار درد و حساسیت پستان نزدیک عادت ماهیانه باشد توصیه می شود در
یک هفته قبل از عادت ماهیانه برای انجام ماموگرافی مراجعه نکند.
همچنین وقتی برای ماموگرافی مراجعه می کنید از اسپری یا لوسیون های ضدعرق
یا پودر تالک در زیر بغل یا روی پستان استفاده نکنید زیرا آثار ناشی از آن
به صورت رسوب کلسیم (میکروکلسیفیکاسیون) در عکس ماموگرافی دیده شده و پزشک
را به اشتباه می اندازد. اگر پروتز در سینه دارید حتما به تکنسین رادیولوژی
اطلاع دهید تا تکنسین از روش مناسب استفاده کند.در هنگام ماموگرافی حتما
عکس های ماموگرافی قبلی را همراه داشته باشید زیرا برای تشخیص قطعی، مقایسه
ماموگرافی با عکس های قبلی لازم است. پیشرفت اخیر در زمینه ماموگرافی،
ابداع ماموگرافی دیجیتال است.
روش انجام
ماموگرافی دیجیتال مانند ماموگرافی معمولی است با این تفاوت که عکس حاصله
به جای فیلم، روی کامپیوتر ثبت می شود و سپس قابل انتقال به روی فیلم است.
از دیگر روش های جدید برای تصویربرداری از بافت پستان، ام.آر.آی است.
ام.آر.آی روش گرانی است و به آسانی ماموگرافی در دسترس نیست و برای همه
افراد هم توصیه نمی شود. تنها افرادی که سابقه خانوادگی شدیدا مثبت سرطان
پستان دارند یا مبتلا به انواع ارثی سرطان پستان هستند یا سابقه تابش اشعه
به قفسه سینه در دوران جوانی را دارند و در پیگیری های سرطان پستان از این
روش استفاده می شود.
ماموگرافی چیست و به چه دردی می خورد؟
ماموگرافی چیست و به چه دردی می خورد؟
ماموگرافی چیست ؟
بهدلیل کاهش سن ابتلا به سرطان سینه
درکشور، انجام ماموگرافی برای همه زنان 35 سال به بالا، بهخصوص افرادی که
سابقه بیماریهایسینه درخانواده دارند، ضروری استماموگرافی ابزاری برای
بررسی سرطان سینه در زنانی است که هیچ علائمی ندارند و همچنین در زنانی که
علائمی همچون توده، درد یا ترشح از نوک پستان را دارند.
در بسیاری از کشورها، ماموگرافی بهعنوان
روش غربالگری و بیماریابی روی کلیه زنان سالم اجرا میشود. تلاش پزشکان این
است که با دست یافتن به آمار صحیح برای تخمین میزان و سن شیوع سرطان سینه
در ایران، بیماریهای بدخیم سینه را در مراحل اولیه و قابل علاج شناسایی
کنیم.
بهترین زمان جهت انجام ماموگرافی :
اگر خانمی هیچ عامل خطری برای سرطان
سینه نداشته باشد بایستی نخستین ماموگرافی را در سن 35 سالگی انجام داده و
از سن 40 الی 50 سالگی هر یک تا 3سال یک بار ماموگرافی انجام دهد و از سن
50 سال به بالا هم سالانه یک ماموگرافی توصیه میشود.
بهترین زمان
انجام ماموگرافی، یک هفته بعد از دوره ماهانه است قبل از انجام ماموگرافی
توصیه شده است تا علائم جدید یا مشکلات داخل سینه خود را با پزشک در میان
بگذارید.
علاوه براین، پزشک خود را از هرگونه جراحی
پیشین، مصرف هورمون و سابقه فامیلی یا شخصی در سرطان سینه
آگاهسازید.درصورت حساسشدن سینهها در دوران ماهانه، برنامه انجام
ماموگرافی را یک هفته قبل از دوره ماهانه خود قرار ندهید. بهترین زمان برای
انجام ماموگرافی یک هفته بعد از دوره ماهانه است. همیشه دکتر یا
تکنولوژیست خود را قبل از انجام آزمون، از احتمال بارداری خود آگاهسازید.
انجام
آزمایش ماموگرافی در 35تا 40 سالگی یک
بار کافی است و پس از 40 تا 50 سالگی میتوان هر 2 تا 4 سال یک بار این
آزمایش را انجام داد. انجام ماموگرافی در سنین 50 به بالا در این سنین
ماموگرافی با توجه به شرایط و جمعیتهای مختلف یک تا 2سال یک بار صورت
میگیرد.برخی از متخصصان معتقدند که آزمایش ماموگرافی در همه زنان نباید
صورت بگیرد و فقط زنان مشکوک به بیماریهای صعبالعلاج باید ماموگرافی
شوند
اما از سوی دیگر، گروهی نیز برضداین
قانون فعالیت میکنند و اعتقاد دارند با این قانون، سرطان سینه در مراحل
پیشرفته تری کشف خواهد شد، در نتیجه درمان نیز مشکل ترخواهد بود.در سنین
پایینتر از 35 سالگی تقسیمات سلولی بیشتری انجام میشود. این عضو هیات
علمی دانشگاه میگوید: در این دوره ممکن است اشعه ایکس بر میزان تقسیمات
سلولی بیفزاید و رشد آنها را بیشتر کند که البته این موضوع نیز به اثبات
نرسیده است.
تحقیقات پزشکان نشان میدهد در سنین
پایینتر از 35 سال سرطان سینه شایع نیست ولی نباید فراموش کرد که معاینات
باید از 25 سالگی شروع شود.امروزه از روش MRM استفاده میشود و تودهها با
کشیدن منحنی تشخیص داده میشوند که خوش خیم هستند یا بدخیم ولی تاکنون هیچ
روشی نتوانسته است جایگزین ماموگرافی شود.مشاهده در آینه یکی از مهمترین
بخشهای معاینه است، چرا که فرد میتواند با مشاهده در آینه غیرقرینگی،
تفاوت نسبت به ماههای گذشته،
قرمزی و احساس توده را تشخیص دهد و
درصورتی که توسط پزشک مشکوک بهنظر آید به وسیله سرنگ (درصورت مایع بودن
محتویات) کشیده و به پاتولوژی فرستاده میشود ولی اگر تودهای باشد، با
سوزنهای ضخیم نمونهگیری انجام میشود.تومورهای سینه از نوع بدخیم آن درد
ندارند، مگر در مواقعی که چسبندگی پیدا کنند و اعصاب آن ناحیه را تحت
کنترل قرار دهند خوشبختانه بیشتر زنانی
که از درد سینه رنج میبرند دچار مشکلات
خوش خیم هستند که شایعترین آن فیبروسیستیک است که در نژاد ایرانیان
بسیار زیاد به چشم میخورد که پس از کشیده شدن این مایع از نسج، اگر غذاهای
کم چرب، کم ادویه و مواد کافئینی کمتر مصرف شود، از شدت درد کاسته میشود
که البته مصرف ویتامینهای E و ب کمپلکس نیز تاثیر بسزایی در این خصوص
دارد ولی نباید کاهش وزن بهمنظور بهبود را فراموش کرد.
چه کسانی در معرض بیماری قرار دارند :
سرطان سینه در کشور ما 2ویژگی مهم
دارد: اول اینکه متأسفانه سن بروز سرطان سینه در کشور ما نسبت به کشورهای
غربی پایینتر است و دوم اینکه بیماری زمانی تشخیص داده میشود که سرطان
منتشر شده و از نظر درمانی کار زیادی نمیتوان برای بیمار انجام داد.
بیشتر از همه، کسانیکه سابقه فامیلی ابتلا به سرطان سینه دارند در معرض ابتلا به این بیماری هستند.
البته عوامل دیگری هم دستاندرکارند.
مثلا قاعدگی زودرس و یائسگی دیررس خطر ابتلا به سرطان سینه را افزایش
میدهد.در صورتی که سن شخص در نخستین بارداری بالاتر از 30سال باشد، خطر
ابتلا به سرطان سینه بیشتر است. نازایی هم خطر ابتلا به سرطان سینه را
افزایش میدهد. استعمال دخانیات و چاقی پس از یائسگی و مصرف چربی زیاد هم
از دیگر عوامل خطرند.
ماموگرافی آزمایشی:
ماموگرافی نقش اصلی را در تشخیص اولیه
سرطانهای پستان بازی می کند. زیرا این آزمون می تواند تغییرات به وجود
آمده در بیمار را در طی ۲ سال اخیر نشان دهد، قبل از اینکه بیمار یا پزشک
آن را احساس کنند. دپارتمان سلامت و خدمات بشر، انجمن سرطان در آمریکا،
انجمن پزشکی آمریکا و دانشگاه رادیولوژی در آمریکا پیشنهاد انجام ماموگرافی
سالیانه بعد از شروع سن ۴۰ سالگی را می دهند. بررسی ها نشان می دهد که
ماموگرام های سالیانه به تشخیص زودتر
سرطانهای پستان هنگامی که آنها قابل درمان
هستند، کمک می کند. موسسه ملی سرطان(NCI) افزود، زنانی که سرطان پستان
دارند یا آنهایی که ریسک بالایی به علت پیشینه ژنتیکی شان در سرطان پستان
دارند باید توصیه های پزشکی را دنبال کرده که آیا باید آزمون ها را قبل از
سن ۴۰سالگی شروع کنند و باید دفعات تکرار آزمون را در طول یک سال از پزشک
خود جویا شوند.
ماموگرافی تشخیصی:
ماموگرافی تشخیصی به منظور ارزیابی
بیماران از روی علائم کلینیکی شان می باشد- مثل توده یا توده هایی در
پستان- که ممکن است توسط خود بیمار یا پزشک ایشان مشخص شده باشد. ماموگرافی
تشخیصی ممکن است بعد از ماموگرافی آزمایشی انجام شود تا مناطق درگیر برروی
آزمون بررسی شوند.
چگونه برای این آزمون آمادگی پیدا کنیم؟
قبل از انجام ماموگرافی توصیه شده است
تا علائم جدید یا مشکلات داخل پستان خود را با پزشک خود در میان بگذارید.
به علاوه پزشک خود را از هر گونه جراحی پیشین، مصرف هورمون و سابقه فامیلی
یا شخصی در سرطان پستان آگاه سازید. در صورت حساس شدن پستانها در دوران
ماهیانه، برنامه انجام ماموگرافی را یک هفته قبل از دوره ماهیانه خود قرار
ندهید. بهترین زمان برای انجام ماموگرافی یک هفته بعد از دروه ماهیانه می
باشد. همیشه دکتر یا تکنولوژیست خود را قبل از انجام آزمون،
از احتمال بارداری خود آگاه سازید.انجمن
سرطان در آمریکا پیشنهاد می دهد:در روز آزمون از دئودورانت، پودر تالک(پودر
بچه) یا لوسیون برای قسمت زیر بغل و یا زیر پستاهایتان استفاده نکنید.هر
گونه مشکل یا علامت بیماری را برای تکنولوژیست خود شرح دهید.در صورت امکان،
ماموگرافیهای قبلی را در زمان انجام آزمون با خود به همراه داشته باشید.
X-Ray فرمی از تشعشع است مثل نور یا
امواج رادیویی، که از میان اجسام از جمله بدن عبور می کند. اشعه ایکس در
قسمتی از بدن که تحت آزمون است به دقت قرار گرفته و دستگاه اشعه ایکس، اشعه
را تولید می کند که بعد از عبور از بدن تصویر را بر روی فیلم فوتوگرافیک
یا صفحه دیجیتال تصویر ثبت خواهد شد.قسمتهای مختلف بدن مقدار متفاوتی از
اشعه را جذب خواهند کرد. استخوانهای متراکم مقدار بیشتری دز را جذب می کنند
در صورتیکه بافت نرم مثل، ماهیچه ها، چربی یا ارگانها، اشعه بیشتری را
عبور می دهند. در نتیجه استخوانها سفید و بافت نرم به صورت سایه ای از
خاکستری و هوا سیاه ظاهر خواهد شد.
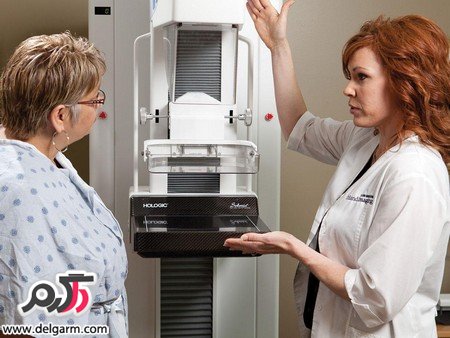
این آزمون چگونه انجام می پذیرد؟
ماموگرافی در بیماران سرپایی انجام می
شود. در طول ماموگرافی، تکنولوژیست پستان شما را در دستگاه ماموگرافی
تنظیم کرده. پستان شما بر روی یک صفحه خاص قرار گرفته و به وسیله یک صفحه
عموما” از جنس پلاستیک فشرده خواهد شد.تکنولوژیست بتدریج پستان شما را
فشرده خواهد کرد. فشاردگی روی پستان بسیار مهم است زیرا:ضخامت پستان را در
همه قسمتها یکنواخت خواهد کرد تا بافت به خوبی مورد ارزیابی قرار گیرد.بافت
را گسترش داده تا حتی آبنرمالی های کوچک هم از دید پنهان نمانند.باعث می
شود تا از دز کمتری استفاده شود، زیرا ضخامت کمتری از بافت مورد تصویر
برداری قرار خواهد گرفت.
پستان را ثابت نگه داشته تا کدورت
تصویر را به علت حرکت کاهش دهد.اسکترهای اشعه ایکس را کاهش داده تا شفافیت
تصویر بالا رود.در طول پرتودهی تکنولوژیست پشت یک دیوار سربی یا یک محافظ
پلاستیکی خواهد ایستاد.نماهای روتین شامل تصاویر از بالا به پائین و نماهای
مایل می باشد. این تصاویر برای پستان دیگر نیز تکرار خواهد شد. در طول
آزمون ثابت بایستید و نفستان را برای چند لحظه نگه دارید.
وقتی آزمون تمام شود، از شما خواسته
می شود تا زمان آماده شدن و مشخص شدن درستی تصاویر صبر کنید. آزمون
۳۰-۱۵دقیقه طول خواهد کشید.در طول آزمون چه احساسی خواهیم داشت؟شما در
ناحیه پستان احساس فشار می کنید زیرا که به وسیله صفحه فشرده شده است. بعضی
از خانمها باپستان های حساس شاید احساس ناراحتی کنند. اگر در هنگام فشردن
پستان درد خیلی بیشتر شد، تکنولوژیست را با خبر کنید
اصول ماموگرافی
مقدمه و تاریخچه ظهور
میزان ابتلا به سرطان سینه در جهان در
حال افزایش است . در ایالت متحده از هر ۸ زنی که تا سن ۹۵ سالگی عمر می
کنند ، یکنفر به این سرطان مبتلا می شود . این سرطان یکی از معمولترین
سرطانهای تشخیص داده شده در زنان می باشد و مرگ ناشی از سرطان سینه ، بیشتر
در سنین ۱۵ تا ۵۴ سالگی در زنان دیده می شود .
البته درصد مرگ و میر ناشی از سرطان ریه
در زنان بیشتر است نسبت به سرطان سینه . تحقیقات ، آشکار کردن ایتولوژی
دقیق سرطان سینه را رد می کند و تنها تعداد کمی از فاکتورهای اصلی مانند
تاریخچه فامیلی شناخته شده اند که باعث افزایش ابتلا به سرطان سینه در زنان
می شوند . البته هنوز هم تعداد زیادی از زنانی که به سرطان سینه مبتلا می
شوند هیچ سابقه بیماری در خانواده خود ندارند .
علیرغم تعداد زیاد مبتلایان به سرطان
سینه ، این سرطان قابل درمان می باشد . زیرا این سرطان اگر زود تشخیص داده
شود قابل درمان خواهد بود . تلاشها در این زمینه مستقیماً به سوی گسترش
تصویربرداری از سرطان سینه و راههای تشخیص زودتر بوده است .ماموگرافی
مهمترین نوع آوری در کنترل سرطان سینه می باشد ، از زمانی که ماستکتومی
رادیکال توسط Halstead در سال ۱۸۹۸ معرفی شد . هدف اولیه از انجام
ماموگرافی ، تشخیص سرطان سینه می باشد ،
پیش از اینکه علائم سرطان بروز کند .
تشخییص سریع و درمان باعث افزایش نسبت زنده ماندن می شود . در نتیجه بلاخره
درصد مرگ و میر ناشی از سرطان سینه در زنان آمریکائی کاهش یافت .پیش از
اینکه جراحی ماستکتومی رادیکال ابداع گردد ، سرطان سینه یک بیماری کشنده
تلقی می شد . تنها کمتر از %۵ از زنان بعد از تشخیص سرطان سینه بمدت ۴ سال
زنده ماندند و حدود %۸۰ از جراحیهای سرطان سینه دوباره عود می کرد .
اما ماستکتومی رادیکال درصد زنده
ماندن را از %۵ به %۴۰ افزایش داده و میزان عود سرطان را تقریباً به %۱۰
کاهش داده است . اگر چه این عمل مطمئناً یک جهش بزرگ بسمت جلو بود اما تا
۶۰ سال بعد از آن هیچ پیشرفتی در جهت بالا بردن نسبت زنده ماندن در زنان
مبتلا به سرطان سینه بوقوع نپیوست . با اینکه یکسری دستورالعمل ها (
management ) ابداع شد و تا امروز نیز ارزش خود را حفظ کرده است :
۱- بیماران در مراحل اولیه پیدایش بیماری ، به درمان پاسخ بهتری می دهند.
۲- بیماران در مراحل پیشرفته ، ضعیفتر عمل می کنند .
۳- تشخیص زودتر ، شانس بهتری برای زنده ماندن است .
با در نظر گرفتن این اصول ، تئوری
برداشتن توده قابل لمس درسینه برای درمان سرطان درحال گسترش بود و مشخص شد
که معاینات دقیق فیزیکی راهی است برای تشخیص زودرس سرطان سینه . با این حال
در بسیاری از موارد ، سرطان سینه تا رسیدن به مرحله پیشرفته تشخیص داده
نمی شود . این نتیجه با آمار ملامت انگیز نسبت به زنده ماندن در افراد
مبتلا به سرطان سینه ارتباط دارد و اینکه برای تشخیص سریع سرطان سینه به
ابزاری نیاز می باشد .
شکل ماموگرافی این نیاز را برآورده
کرده است .در سال ۱۹۱۳ ، Soloman ( فیزیکدان آلمانی ) تظاهرات رادیوگرافیکی
سرطان سینه را گزارش کرد .او مکانیزم چگونگی انتشار سرطان سینه را توضیح
داد . اولین کلیشه رادیوگرافی از سینه تشخیص زنده توسط kleinschmidt ساخته
شد و در سال ۱۹۲۷ در کتاب مرجع پزشکی آلمانی نمایش داده شد و در دهه ۳۰ در
آمریکای جنوبی ، ایالات متحده و اروپا ماموگرافی شروع شد . استفاده از
ماموگرافی برای تشخیص سرطان سینه کمتر مورد توجه قرار گرفت .
این کار توسط چند تن از مهندسین از
جمله le Borgne از اورگوئه ، Gershon – cohen از ایالات متحده و Gros از
آلمان ادامه داده شد و چندین تکنیک کلینیکی از تصویربرداری ماموگرافی منتشر
شد . در آن زمان اهمیت میکروکلیسفیکاسیون بسیار تحت مطالعه بود .در میانه
دهه ۵۰ ، ماموگرافی بعلت ظرافتهایی مانند تیوب اشعه x باولتاژ پائین با آند
از جنس مولیبدن و جزئیات بالا ، فیلم رادیولوژی صنعتی ، بعنوان یک وسیله
کلینیکی واقعی تصور می شد .
در این زمان ، Egan از ایالات متحده و
Gros از آلمان بخاطراستفاده از ماموگرافی برای تشخیص و ارزیابی سرطان سینه
به شهرت رسیدند . زیروگرافی در دهه ۶۰ توسط Wolfc و Ruzicka ابداع شد .
زیروگرافی در مقایسه با فیلم صنعتی x-ray دوز دریافت شده توسط شخص را کاهش
داد .با دستیابی به یافته های فیزیکی بسیاری ، تصاویر زیروگرافی برای درک و
ارزیابی آسانتر شدند و زیروماموگرافی بطور وسیعی برای ارزیابی بیماری سینه
مورد استفاده قرار گرفت .
از این زمان بود که اولین تلاشها برای
تصویربرداری عمومی شروع شد .ترکیبی از رزولوشن بالا ، فیلمهای x-ray با
سرعت بالا و صفحات فولی ، اولین بار توسط شرکت DuPont معرفی شد . چنانکه
میزان پرتوگیری بیمار به مقدار زیادی کاهش پیدا کرد . ترکیب فیلم – صفحه در
سال ۱۹۷۵ توسط دو شرکت DuPont و Kodak بهبود یافت . در این زمان فیلمهایی
با کیفیت بسیار بالا تولید می شد در حالیکه پرتوگیری بیمار نیز کاهش پیدا
کرده بود .
در این سال فیلمهایی با دوز پائین تر ،
تکنیک بزرگنمایی و استفاده از گرید برای کاهش پرتوهای ثانویه ( Scatter )
معرفی شدند .امروزه ثابت شده که ماموگرافی با کیفیت بالا ، معاینات دقیق
فیزیکی ، چک آپهای ماهانه سینه توسط خود شخص ( BSE ) باعث بهتر آشکار شدن
سرطان سینه در مراحل ابتدایی میشود . یعنی در مراحلی که سرطان قابل درمان
می باشد پروژه Breast Cancer Detection Demonstration Project (BCDDP ) در
سال ۱۹۷۳ انجام شد .
در این پروژه ۲۸۰۰۰۰ زن در سال برای مدت ۵
سال از ۲۹ ناحیه از ایالات متحده مورد عکسبرداری قرار گرفتند . این پروژه
توسط شرکتهای ( American cancer society ) ACS و NCI ( National Cancer
Institute ) انجام شد .در این پروژه ثابت شد که معاینات بالینی ، عکسبرداری
، ماموگرافی و BSE به تشخیص زودتر سرطان کمک می کند و بیشتر از ۴۱% از
بیماران مبتلا به سرطان فقط با ماموگرافی مشخص شدند و حتی درصد بیشتری از
افراد مبتلا به سرطان سینه در مراحل ابتدایی ، توسط ماموگرافی شناسایی شدند
.
اگر چه پروژه موفق طراحی نشده بود تا ثابت
کند که تشخیص سریع و زودرس سرطان سینه باعث افزایش نسبت زنده ماندن می شود
اما دلیل محکمی شد تا در کشورهای Nether land و سوئد و آلمان کنترلهای
علمی دقیقی انجام شود که نشان داد تشخیص زودرس سرطان سینه باعث بالا رفتن
نسبت علاج پذیری آن می شود .
سازمان بیمه سلامتی در نیویورک نیز با
انجام ماموگرافی برروی زنان بالای ۵۰ سال ثابت کرد که تشخیص زودرس سرطان
سینه ، نسبت مرگ و میر را کاهش می دهد .هدف MQSA این بود که ماموگرافی با
کیفیت بالا و با بهترین شرایط قابل قبول توسط کسانیکه مسئولیت کامل برای
انجام کار را پذیرفته اند انجام پذیرد .