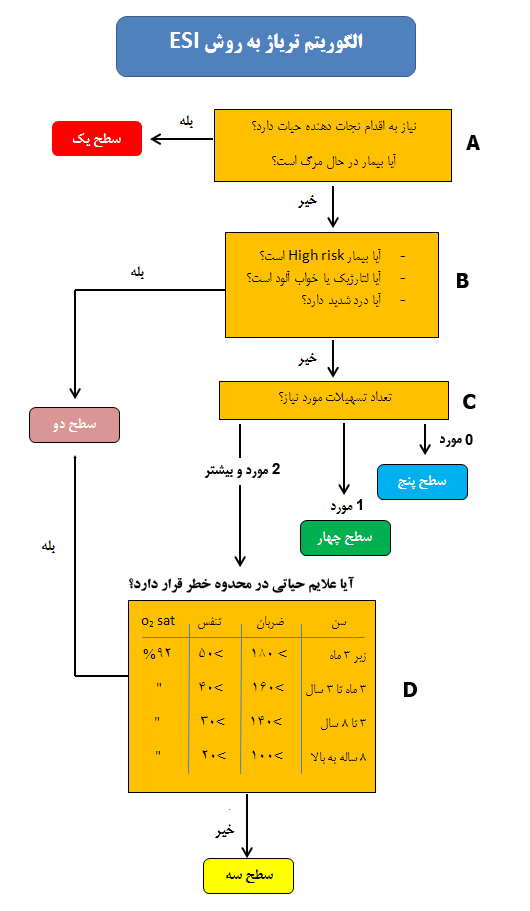
آشنایی با انواع تریاژ
واژه ﺗﺮﯾﺎژ اوﻟﯿﻦ ﺑﺎر ﺗﻮﺳﻂ ﯾﮑﯽ از ﭘﺰﺷﮑﺎن ارﺗﺶ ﻧﺎﭘﻠﺌﻮن ﺑﻪ ﻧﺎم دوﻣﯿﻨﯿﮏ ﺟﺎن ﻟﺮی ﺑﺮای ﻃﺒﻘﻪ ﺑﻨﺪی ﺳﺮﺑﺎزان ﻣﺼﺪوم ﺟﻨﮓ ﺑﻪ ﮐﺎر ﺑﺮده ﺷﺪ .اﯾﻦ ﺟﺮاح ﻓﺮاﻧﺴﻮی در ﻓﺎﺻﻠﻪ ﺑﯿﻦ ﺳﺎﻟﻬﺎی 1815-1797 در ارﺗﺶ ﻧﺎﭘﻠﺌﻮن ﺧﺪﻣﺖ ﮐﺮد و ﺑﻪ
دﻟﯿﻞ ﺧﺪﻣﺎﺗﺶ ﻟﻘﺐ ﺑﺎرون ﮔﺮﻓﺖ. در دﻫﻪ دوم ﻗﺮن ﺑﯿﺴﺘﻢ ﻫﻤﺰﻣﺎن ﺑﺎ ﺑﯿﻤﺎرﺳﺘﺎن
ﻣﺪارﺷﺪن ﺧﺪﻣﺎت درﻣﺎﻧﯽ ﻣﺪاوای ﺑﯿﻤﺎران ﺑﻪ ﺳﻤﺖ ﺗﺨﺼﺼﯽ ﺷﺪن ﭘﯿﺶ رﻓﺖ.

در دﻫﻪ 60 اﺗﺎﻗﻬﺎی اورژاﻧﺲ ﺑﯿﻤﺎرﺳﺘﺎﻧﻬﺎ ﺑﻪ ﺑﺨﺸﻬﺎی اورژاﻧﺲ ﺗﺒﺪﯾﻞ ﺷﺪو ﻟﺰوم ﻃﺒﻘﻪ ﺑﻨﺪی ﺑﯿﻤﺎران از اواﯾﻞ دﻫﻪ 70 ﻣﻮرد ﺑﺤﺚ ﻗﺮار ﮔﺮﻓﺖ وﺑﺎﻋﺚ ﺷﺪ واژه ﺗﺮﯾﺎژ ﯾﮏ ﺑﺎر دﯾﮕﺮ ﺑﻪ ﻋﻨﻮان ﭘﺎﺳﺨﯽ ﺑﺮای ﻣﺸﮑﻞ داﻣﭙﯿﻨﮓ در ﺑﺨﺶ اورژاﻧﺲ ﻣﻄﺮح ﺷﻮد.

ﺑﻪ اﯾﻦ ﺗﺮﺗﯿﺐ در دﻫﻪ ﻫﺸﺘﻢ ﻗﺮن 20 ،ﺗﺮﯾﺎژ 3 ﺳﻄﺤﯽ (Emergent,urgent,nonurgent) ﻣﻄﺮح و ﺑﻪ ﻣﯿﺰان ﻗﺎﺑﻞ ﺗﻮﺟﻬﯽ ﻣﻮرد اﺳﺘﻘﺒﺎل ﻗﺮار ﮔﺮﻓﺖ.ﺑﻪ ﻣﻮازات ﺑﮑﺎرﮔﯿﺮی ﺗﺮﯾﺎژ 3 ﺳﻄﺤﯽ ،ﺗﺤﻘﯿﻘﺎت ﺗﺮﯾﺎژ در اﺳﺘﺮاﻟﯿﺎ ﮐﻪ در دﻫﻪ 70 ﺷﺮوع ﺷﺪه ﺑﻮد ﺑﺎ ﭘﺎﯾﺎن ﻧﺎﻣﻪ دﮐﺘﺮ ﻓﯿﺘﺰ ﺟﺮاﻟﺪ و ﻣﻄﺮح ﺷﺪن ﺗﺮﯾﺎژ 5 ﺳﻄﺤﯽ ﺑﻪ اوج رﺳﯿﺪ و ﻣﻨﺠﺮ ﺑﻪ ﺑﮑﺎرﮔﯿﺮی اﯾﻦ ﺳﯿﺴﺘﻢ از ﺳﺎل 1989 ﺷﺪ.از آن ﭘﺲ ﺳﯿﺴﺘﻤﻬﺎی 5 ﺳﻄﺤﯽ دﯾﮕﺮی از ﺗﺮﯾﺎژ ﻣﺎﻧﻨﺪ ﺳﯿﺴﺘﻢ ﻣﻨﭽﺴﺘﺮ و ﺳﯿﺴﺘﻢ ﮐﺎﻧﺎداﯾﯽ اﺑﺪاع و ﺑﮑﺎر ﮔﺮﻓﺘﻪ ﺷﺪ.
علت ایجاد سیستم تریاژ در بیمارستان
•تغییر سیستم بهداشت و درمان
•شلوغی بیش از حد اورژانسها
•تغییر سیستم آموزشی و کار پزشکان
•ایجاد رشته تخصصی طب اورژانس
•افزایش تعداد پزشکان متخصص
•استفاده بیماران سرپایی از اورژانس
علل شلوغی زیاد اورژانسها
•عدم تناسب تعداد بیماران با تعداد دپارتمانهای اورژانس
•سن جوان جامعه در حال حاضر و افزایش سن جامعه طی چند دهه آینده
•افزایش مدت زمان انتظار بیمار
•عدم توانایی تخلیه اورژانس بدلیل کمبود تخت
•افزایش بیماران فاقد بیمه
•عدم دسترسی به primary care
•کمبود پرستار
•بخش های اورژانس تنها مراکز مراقبت پزشکی در ساعات غیر اداری هستند
لذا بیمارانی که می خواهند به کارهای اداری خود برسند بدان مراجعه می کنند
•پزشکان خصوصی بیماران خود را با دستور رادیوگرافی و آزمایشات روتین به بیمارستان ارجاع می دهند
•بیماران بی خانمان از بخشهای اورژانس استفاده می کنند
مزایای تریاژ در اورژانس
•بررسی اولیه تمام بیماران توسط پرستار آموزش دیده تریاژ
•تشخیص سریع بیماران بد حال
•امکان انجام کمکهای اولیه به محض ورود بیمار به اورژانس
•وجود پرستار آموزش دیده جهت پاسخ به نیازهای روانی بیمار و همراهان
ﺳﯿﺴﺘﻢ (ESI(Emergency Severity Index ﺳﯿﺴﺘﻢ اﻣﺮﯾﮑﺎﯾﯽ ﺗﺮﯾﺎژ اﺳﺖ ﮐﻪ در ﺳﺎل 1999 ﺗﻮﺳﻂ 2 ﻣﺘﺨﺼﺺ اورزاﻧﺲ ﺑﻪ ﻧﺎﻣﻬﺎی رﯾﭽﺎرد ووﺋﺰ و دﯾﻮﯾﺪ اﯾﺘﻞ اﺑﺪاع ﺷﺪ. اﻧﭽﻪ ﮐﻪ ﺑﺎﻋﺚ اﻗﺒﺎل ﺟﻬﺎﻧﯽ
ﺑﻪ اﺳﺘﻔﺎده از ﺳﯿﺴﺘﻤﻬﺎی 5 ﺳﻄﺤﯽ ﻧﺴﺒﺖ ﺑﻪ ﺳﯿﺴﺘﻢ 3 ﺳﻄﺤﯽ ﺷﺪه اﺳﺖ رواﯾﯽ
(validity) وﭘﺎﯾﺎﯾﯽ (reliability) ﺑﺎﻻﺗﺮ ﺳﯿﺴﺘﻢ 5 ﺳﻄﺤﯽ ﻧﺴﺒﺖ ﺑﻪ ﺳﯿﺴﺘﻢ 3 ﺳﻄﺤﯽ
ﻣﯽ ﺑﺎﺷﺪ.

انواع ﺳﯿﺴﺘﻤﻬﺎی ﺗﺮﯾﺎژ اولیه :
traffic director :
یک فرد بدون اطلاعات بالینی بیماران را بر اساس نظر اولیه به 2 گروه تقسیم می کند : گروه نیازمند درمان و گروه انتظار
spotcheck :
•قابل استفاده در اورژانسهای کم جمعیت
•مسئول پذیرش بیماران را ثبت کرده و سپس پرستار مسئول تریاژ فراخوان می شود
comprehensive : تریاز در واحدی مستقل و با نیروی پرستار مستقل انجام می شود.
ﺗﻘﺴﯿﻢ ﻣﯿﺸﻮﻧﺪ ﮐﻪ ﺳﯿﺴﺘﻢ ﻫﺎی 5 ﺳﻄﺤﯽ ﺗﺮﯾﺎژ comprehensive ﻣﺤﺴﻮب ﻣﯿﺸﻮﻧﺪ.
•تریاژ بیماران توسط پرستار آموزش دیده جهت اولویت بندی بر اساس
نیازهای فیزیکی ، روانی و نمویی و فاکتورهای تاثیرگذار بر سیستم بهداشت و
patient flow
مشکلات این روش :
1-نیاز به زمان طولانی جهت اولویت بندی
2-نیاز به شرح حال کامل ، چک علایم حیاتی و پر کردن پرسش غربالگری توسط پرستار تریاژ
3-شلوغی قسمت تریاژ
2and 3 level دو سطحی و سه سطحی
•هدف نهایی : دریافت سریع اطلاعات کافی توسط پرستار آموزش دیده جهت اولویت بندی سریع بیماران (ظرف 2 تا 5 دقیقه)

ایجاد سیستم تریاژ 2سطحی و 3سطحی بر اساس شکایت اصلی بیمار
•Emergent : خطر فوری جانی یا اندامی
•Urgent : بیمار نیازمند مراقبت دقیق که می تواند چند ساعت منتظر بماند
•Nonurgent : نیازمند بررسی غیر وابسته به زمان
مشخصات تریاژ استاندارد:
1- در زمان کمتر از یک دقیقه انجام شود.
2- در ورودی اورژانس و قبل از پذیرش باشد.
3- توسط پرستار آموزش دیده و با تجربه انجام شود.
4- بر اساس شکایت اصلی بیمار، علایم حیاتی و ارزیابی نسبی بیمار
محیط های تریاژ
در داخل و قبل از بیمارستان 4 محیط اصلی برای تریاژ وجود دارد :
تریاژ در محل در زمان بلایا
تریاژ در بخش اورژانس در زمان بلایا
تریاژ در محل در موارد معمول
تریاژ در بخش اورژانس در موارد معمول

تریاژ در صحنه حادثه
تریاژ در صحنه حادثه:
1- ابتدایی: توسط افراد محلیف هدف علامت گذاری منطقه.
2- اولیه: به روش استارت START
3- تریاژ ثانویه: به روش SAVE با هدف اولویت بندی موارد انتقال بیماران
Secondery Assessment victims and End point
هدف از تریاژ در صحنه حادثه:
یافتن بیماران پرمخاطره و انجام اقدامات درمانی لازم در اسرع وقت
•تعیین اولویت انتقال مصدومین
•تعیین نحوه انتقال
•تعیین مقصد و نوع تخصصهای مورد نیاز
نحوه اعلام تریاژ در صحنه
•استفاده از کارتهای مخصوص حاوی اطلاعات مصدوم، زمان تریاژ، علایم حیاتی و فوریت انتقال
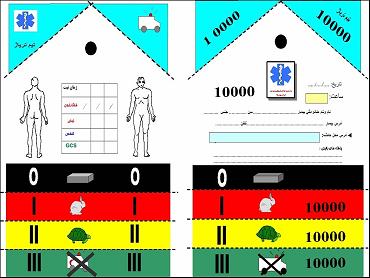
نمونه استفاده از کارت تریاژ در حادثه تریاژ در کودکان:
تریاژ در کودکان:
تفاوتهای تریاژ کودکان با افراد بالغ
•عدم توانایی بیان درست مشکلات خود
•دشواری معاینه
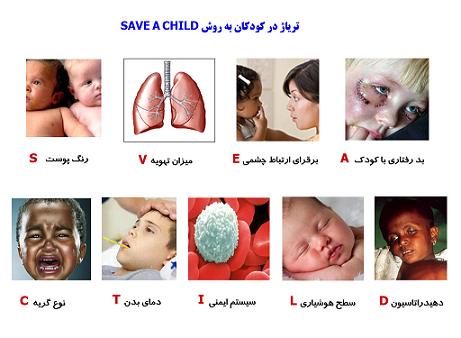
•تریاژ به روش سه سطحی SAVE A CHILD یا به روش 5 سطحی
skin
Ventilation
Eye contact
Abuse
Cry
Heat
Immune system
LOC
Dehydration
•معیار AVPU جهت سنجش سریع سطح هوشیاری
برای مشاهده تصویر بزرگتر روی تصویر کلیک کنید.
تریاژ در شرایط خاص
•حوادث هسته ای : ابتدا درمان فوری انجام می شود و سپس آلودگی زدایی
•برق گرفتگی و صاعقه زدگی : تریاژ معکوس (در اولویت بالاتری قرار دارند)
•خانم باردار : مراقبت از مادر = محافظت از جنین (ملاک ارزیابی برای تریاژ وضعیت مادر است)از24 هفته به بعد جنین قابل نگهداشتن است.
•سوختگی : شدت، وسعت،محل و نوع سوختگی/شرایط پایه بیمار

سیستم تریاژ ESI
Emergency Severity Index
علاوه بر در نظر گرفتن حدت بیماری به طور منحصر به فردی میزان
تسهیلات مورد نیاز بیمار را در ESI سیستم تعیین سطح تریاژ بیمار در نظر
میگیرد.
ساختار سیستم تریاژ ESI بر اساس 2 معیار حدت بیماری و
تسهیلات مورد نیاز می باشد که حدت بیماری با وجود یا عدم وجود تهدید حیات
یاعضو و وجود علائم خطر و همچنین علائم حیاتی تعیین شده و تسهیلات مورد
نیاز بر اساس تجربه و مقایسه با موارد مشابه تعیین میگردد.
در ابتدا مسول(پرستار)تریاژ بیمار را بر اساس شدت بیماری و وخامت حال ارزیابی میکند.اگر
شدت بیماری زیاد نباشد (سطح 1 و 2 تریاژنباشد)بعد از آن پرستار باید با
تخمین تسهیلات مورد نیاز بیمار در اورژانس بیمار را سطح بندی کند.
روش انجام تریاژ ESI
در این نوع تریاژ باید به چند سوال اصلی پاسخ داد که در هر مرحله با یک سوال روبرو می شویم.
در مرحله اول یا A این سوال مطرح می شود که
آیا بیمار در حال مرگ است؟ یعنی نیاز به اقدام فوری و نجات دهنده دارد یا
خیر؟ چنانچه پاسخ مثبت باشد مانند بیماری که نیاز به احیا قلبی ریوی دارد
یا بیماری با پنوموتراکس فشارنده در سطح یک تریاژ قرار می گیرد و معمولا به
سمت اتاق احیاء هدایت می شود.در این مرحله پرستار فقط سطح هوشاری را با
روش AVPU بررسی می کند.
چنانچه پاسخ سوال اول خیر بود به مرحله دوم یا B می رویم. در این مرحله باید تعین کنیم که ایا بیمار می تواند منتظر بماند؟ در این جا سه سوال اصلی را پیش رو داریم.
– آیا بیمار در معرض خطر یا High risk است؟
– آیا بیمار خواب آلود و لتارژیک است؟
– آیا بیمار درد شدید دارد؟ (بیش از 7 در مقیاس VAS)
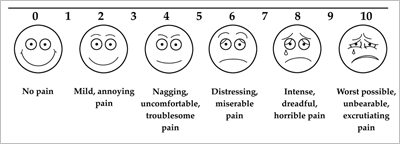
یک مدل خط کش مخصوص بررسی درد:
نمونه های در معرض خطر که High risk بوده و در سطح 2 قرار می گیرند:
1- درد قفسه سینه
2-نیدل استیک پرسنل بیمارستان
3- علایم CVA
4- آبستنی خارج رحمی بدون اختلال همودینامیک
5- بیمارتحت شیمی درمانی با تب
6- تمایلات خود کشی یا آدم کشی
7- درد شکمی یا خونریزی زنان
8- بارداری با خونریزی زنان
9- علایم سقط
10-تروما به شکم
11- آمپوتاسیون
12- اپیستاکسیا
13- اپی گلوتیت حاد
14- آسیب صورت همراه با شکستگی
15- سپسیس
16- کتواسیدوز دیابتی
17-سنکوب
18- هیپوگلیسمی یا هیپرگلیسمی
19- بیماران پیوندی
20- چرخش بیضه
21- دیالیز عقب افتاده
22- احتباس ادرای
23- مسمومیت با الکل یا روانگردان همراه با تروما
24- تجاوز جنسی
25- سردرد شدید
26- شکستگی لگن و ران
27- تمایلات خودکشی یا دیگر کشی
نکته: در سطح دوم بیمار حداکثر طی 10 دقیقه باید ویزیت شود.
چنانچه در مرحله B پاسخ منفی بود به سراغ مرحله C می
رویم.در این مرحله باید تعین کنیم که بیمار به چه تعداد تسهیلات نیاز
دارد.منظور از تسهیلات اقدامات بعد از ویزیت است مانند آزمایش خون ، گرفتن
گرافی، انجام تزریق عضلانی یا وریدی. باید به این نکته توجه کرد که موارد
زیر جزء شمارش تسهیلات نمی باشد:
1- شرح حال و معاینه فیزیکی
2- تست قند خون با گلوکومتر بر بالین بیمار
3- هپارین لاک
4- مکالمه تلفنی با پزشک و گرفتن مشاوره
5- مراقبت ساده از زخم مانند بازبینی زخم ، گرفتن آتل، پانسمان
نتایج پاسخ به سوال تعداد تسهیلات :
– هیچ تسهیل : سطح 5
– یک مورد تسهیل: سطح 4 ارجاع به درمانگاه
– بیش از دو مورد تسهیل:در این مرحله باید علایم حیاتی بیمار بررسی شود.(مرحلهD ) چنانچه در محدوه خطر بود سطح 2 می شود(Acute) و چنانچه در محدوه خطر نبود در سطح 3 قرار می گیرد و به بخش Sub Acute هدایت میگردد.
تریاژ چیست؟
تریاژ سیستمی است که برای دسته بندی بیماران جهتتعیین گروهی که تحت مراقبت پزشکی قرار می گیرند یا جهت درمان قطعی انتقال داده میشوند مورد استفاده قرار می گیرد تریاژ اساسا تعیین خواهد کرد که کدام افراد جهت حفظجان به مراقبت اورژانسی وسریع نیازدارند
کدام بیماران با وجود تاخیر در مراقبت طبی اورژانسیزنده خواهند ماند وکدام یک از بیماران علیرغم انجام مراقبت اورژانسی خواهند مرد؟؟؟
تریاژ یکی از ابتدایی ترین عملیاتی است که در صحنهحادثه ای با چند قربانی انجام می شود واثری مستقیم بر سایر جنبه ها ی عملکرددارد.
تریاژ اولیه و ثانویه
تریاژاولیه:به سرعت به محض ورود اولین گروه EMS انجام می شود این تریاژ معمولا در محل اصلی حادثه و به شرط اینکه منطقه بی خطر باشدانجام می شود برای مثال تریاژ در مورد چپ کردن اتوبوس در داخل وسیله نقلیه انجام میشود بشرط اینکه اتوبوس کاملا ثابت بوده وعاری از خطرات ایمنی باشد بیماران معمولابوسیله روبانها یا چسبهای رنگی
@ قرمز
@ زرد
@ سبز
@ یا سیاه
که به آنها وصل می شود تقسیم بندی میشوند.
دسته بندی تریاژ شناخته شده جهانی بر اساس رنگ بصورت زیر است:
قرمز مراقبت فوری و انتقال ضروری اولویت 1 ….
زرد مراقبت اورژانسی تاخیری و انتقال اولویت 2 ….
سبز آسیبهای خفیف وبیماران سرپایی اولویت 3….
سیاه آسیبهای منجر به مرگ یا کشنده اولویت 4 ….
به محض اینکه بیماران از صحنه حادثه به بخش تریاژمنتقل می شوند تریاژ ثانویه انجام می شود ….
تریاژ ثانویه :به ارزیابی مجدد دسته بندی بیماران اختصاص داده می شود به ایندلیل که بیماران ممکن است از لحاظ درجه بندی به اولویت بالاتری دست یابد یا بهاولویت پایین تری سقوط کند یا در همان اولویت باقی بماند معمولا آگاهترین وبا تجربهترین پرسنل فوریتها که به صحنه میرسد تریاز اولیه را انجام میدهد.
سیستم تریاژ START(( Simple Triage and Rapid Transport)) یکی از سیتمهای تریاژی که بطور وسیع مورد پذیرشواستفاده قرار گرفته است سیستم START (تریاژ آسان وانتقال سریع ) میباشد.
سیستم START برای بالغین توصیه می شود ومی تواندبرای کودکانی که سن بالاتر از 8 سال و وزن بیشتر از 45 کیلو گرم داشته باشند مورداستفاده قرار گیرد.
بخاطر داشته باشید تریاژ START بطور اولیه برایدسته بندی ابتدایی بیماران جهت اولویت انتقال به بخش تریاژ انجام می شود تکمیلتریاژ برای هر بیمار نباید بیش از 30 ثانیه طول بکشد چهار مقوله ابتدایی که درتریاژ استارت مورد ارزیابی قرار می گیرند وبه آسانی با کلمه ARPM بخاطر آورده میشوند عبارتند از :
1- Ability توانایی بلند شدن وراهرفتن(بیماران سرپایی)
2- Respiratory status وضعیتتنفسی
3- Perfusion status وضعیتخونرسانی
4- Mentat status وضعیتهوشیاری
توانایی راه رفتن
با شروع تریاژ اولیه بیماران هر بیماری که از پیشدر صحنه حادثه را رفته است وافرادیکه بنظر میاید قادر به راه رفتن هستند بایدارزیابی شده وبه محل امنی انتقال داده شوند هر بیماری که قادر به راه رفتن باشدعلیرغم آسیبهایی که دیده باید در آغاز اولویت پایین تر ودر دسته سبز قرار گیر د اینافراد را محلی منتقل کنید واجازه ندهید در صحنه حادثه راه بروند.
تنفس
ارزیابی بیمارانی را که راه نمیروند با نگاه کردنگوش کردن و احساس تلاش تنفسی شروع کنید اگر بیمار نفس می کشد وسرعت تنفس او از 30بار در دقیقه بیشتر است به او برچسب قرمز زده به سمت بیمار بعدی بروید اگر تنفسکمتر از 30 بار در دقیقه دارد خونرسانی را ارزیابی کنید اگر در ارزیابی هیچگونهتنفسی وجود ندارد راه هوایی بیمار را باز کنید با باز کردن راه هوایی اگر بیمار نفسکشیدن را آغاز نمود سرعت تنفس را مشخص کنید.
اگر سرعت تنفس از 30 بار در دقیقه بیشتر است بر چسبقرمز بزنید وبه سمت مریض بعدی بروید اگر سرعت تنفس کمتر از 30 تا ست ودر حال نفسکشیدن وضعیت خونرسانی را ارزیابی کنید اگر نفسها کم عمق و ناکافی است و به کمک نیازدارد بر چسب قرمز زده و به سمت مریض بعدی بروید اگر راه هوایی بیماری را باز میکنید که تنفس نمی کند و هیچ نوع تلاش تنفسی ندارد بر چسب سیاه(مرده) بزنید و به سمتمریض بعدی بروید
خونرسانی
وضعیت خونرسانی با ارزیابی زمان پر شدن مجدد مویرگیونبض رادیال مشخص می شود اگر پر شدن زمان مویرگی کمتر از 2 ثانیه و نبض رادیال موجود باشد ارزیابی عصبی را انجام دهید اگر زمان پر شدن مجدد مویرگ بیشتر از 2 ثانیهباشد یا نبض رادیال وجود نداشته اشد به بیمار بر چسب قرمز زده و به سمت مریض بعدیبروید بخاطر داشته باشید که زمان پر شدن 2 ثانیه ای تابع فاکتورهای بسیاری است کهعبارتند از سن ، جنس و ملاحظات محیطی ؛ بنابر این نبض رادیال ممکن است شاخص بهتریبرای ارزیابی خونرسانی باشد.
وضعیت هوشیاری
آخرین جزئی که ارزیابی می شود وضعیت روانی یا عصبیبیمار است در این زمان اگر در حال بررسی وضعیت روانی هستید بیمار باید سرعت تنفسکمتر از 30 باردردقیقه با تنفس مناسب نبض رادیال وسرعت پر شدن مویرگی کمتر از 2ثانیه داشته باشد از بیمار بخواهید انگشتان دست شما را فشار دهد اگر بیمار از دستورشما اطاعت می کند به وی بر چسب زرد زده و به سمت مریض بعدی بروید اگر بیمار هوشیارنیست از دستورات اطاعت نمی کند یا اصلا واکنشی نشان نمی دهد به وی بر چسب قرمزبزنید وبه سمت مریض بعدی بروید.
سیستم تریاژJumpStart در کودکانبمنظور تسهیل در تریاژ کودکان کم سن وسال دکترلومینگ JumpSTART را ابداع کرد این سیستم برای کودکان 1تا 8 ساله مورد استفاده قرارمی گیرد شیر خواران کمتر از یکسال می توانند با کمک JumpSTART تریاژ شوند البتهغربالگری بیشتر ممکن است ضروری باشد علت کاربردJumpSTART در کودکان بیمار اساساوجود برخی از تفاوتهای فیزیولوژؤیک خردسال در مقایسه با بالغین است در بیمار بالغنارسایی تنفسی ناشی از حادثه تروماتیک معمولا بعد از از دست دادن شدید خون همراه بانارسایی جریان خون یا آسیب شدید سر رخ میدهد.
بنابر این بیمار بالغ با ایست تنفسی با احتمالبیشتری دچار میزان قابل توجهی از آسیب قلبی ناشی از خونرسانی کم وهیپوکسی می شود کهوضعیت او را خطرناک می کند دریک کودک معمولا این حالت برعکس است کودک معمولا بهدنبال نارسایی گردش خون و ایست قلبی دچار ایست تنفسی می شود ایست تنفسی در کودکخردسال ممکن است پس از دوره های کوتاهتر هیپوکسی به سرعت رخ دهد کودک می تواند دچارآپنه شود (تنفس نکند) ولی نبض ممکن است وجود داشته باشد زیرا کودک هنوز بیش از حددچار هیپوکسی نشده است در این زمان باز کردن راه هوایی و تهویه کودک ممکن است تازمانیکه مراقبت اورژانس تر ارائه شود تهویه خود بخودی را تحریک کند
Jumpstart از همان مقوله start استفاده می کندموارد زیر را مورد ارزیابی قرار خواهید داد:
# راه رفتن در صحنهحادثه
# وضعیت تنفسی
# وضعیت خونرسانی
# وضعیت ذهنی سیستم تریاژ JumpSTART برای هر کودک نباید بیش از 15 ثانیه طول بکشد.
JumpSTART در بیماران سرپاییهر بیماری که در صحنه حادثه راه میرود باید به سمتناحیه سبز جهت تریاز ثانویه هدایت یا همراهی شود.
ارزیابی تنفسی Jumpstart
اگر کودک در حال تنفس کشیدن است سرعت تنفس راارزیابی کنید اگر سرعت تنفس بین 15 تا 45 بار در دقیقه است نبض را بررسی کنید اگربیمار بطور خود بخود نفس می کشد وسرعت تنفس کمتر از 15 بار در دقیقه است و یا بیشتراز 45 بار در دقیقه یا نامنظم است بر چسب قرمز به بیمارزده سراغ بیمار بعدی برویداگر تنفس و جود ندارد یا خیلی نامنظم است با استفاده از مانور دستی راه هوایی راباز کنید .
اگر مانور راه هوایی باعث شروع خود بخود تنفس بیمارشد بر چسب قرمز به بیمار زده سراغ بیمار بعدی بروید اگر پس از باز کردن راه هواییتنفس وجود ندارد نبض محیطی را چک کرده اگر نبض ندارد بر چسب سیاه بزنید به سراغبیمار بعدی بروید.
اگر پس از باز کردن راه هوایی نبض وجود دارد وتنفسدیده نمی شود 15 ثانیه تهویه به ماسک را در حدود 5 تنفس انجام دهید اگر بیمارهمچنان آپنه است بر چسب سیاه زده به سراغ بیمار بعدی بروید اگر تنفس پس از JumpSTARTباز گردد بر چسب قرمز به بیمار زده وبه سمت بیمار بعدی بروید
ارزیابی خونرسانی با JumpSTART
اگرنبض محیطی قابل لمس است وضعیت هوشیاری را بررسیکنید اگر هیچ گونه نبض محیطی وجود ندارد برچسب قرمز به بیمار بزنید وبه سمت بیماربعدی بروید نبض باید در اندامی ارزیابی شود که کمترین آسیب را دیده است .
ارزیابی وضعیت هوشیاری jumpstart
اگر کودک هوشیار است به صداپاسخ میدهد یا با نشاندادن محل به درد پاسخ میدهد اندام دردناک خود را کنار میکشد یا سعی میکند عاملدردناک را دور کند بر چسب زرد مناسب بیمار است اگر کودک به تمام تحریکات پاسخنمیدهدیا با اصوات مبهم یا حرکت نامناسب به درد پاسخ میدهد (محل درد را نشان نمیدهدیا جمع کردن و باز کردن اندام وی بدون هدف است ) بر چسب قرمز به بیمار بزنید و بهسمت بیمار بعدی بروید بر چسب زدن به بیمار
*** بالاترین اولویت قرمز- فوری بهبیمارانی اختصاص داده می شود که دچار وخیم ترین آسیب ها شده وممکن است با درمانانتقال سریع جان آنها حفظ شود
*** اولویت دوم – زرد- تاخیری سطحدوم اولویت یا زرد بیمارانی هستند که دچار آسیبهای شدید شده اند هر چند با جود کمیتاخیر در در مان شانس بقای آنها همچنان خوب خواهد بود
*** پایین ترین اولویت-سبز-مینورآسیبهایی هستند که تاخیر در درمان شانس بقای بیمار را کاهش نخواهد داد معمولاشکستگیها وآسیبهای بافت نرم بدون خونریزی شدید در این مقوله قرار میگیرد
*** سیاه – مرده- سیاه برایبیمارانی در نظر گرفته می شود که حتی با درمان زنده نمی مانند یا کسانی که قبلامرده اند برای مثال بیماریکه دچار آسیب شدید سر همراه با خروج محتویات مغز اززخمیباز در سرش جراحتی کشنده دارد وزنده نخواهد ماند.
درمان:
بیماران باید بر حسب اولویت از بخش تریاژبه بخشدرمان منتقل شوند هرکدام ازبخشهای درمان باید متصدی درمانی داشته باشد که مسئولارزیابیمداو مبیماران در حوزه خود باشد تنا بیماران قابل نجات را درمان کنید وازانجاییکه مردگان آخرین کسانی هستند که منتقل می شوند بخش مردگان باید در محلیجداگانه و دور از دید باشد اگر در بخش درمان مشغول بکار هستید یکی از مفاهیم کلیدیکه باید به خاطر داشته باشید استفاده از میان برها در اسیبهایی است که حیات راتهدید نمی کند ؛ برای مثال به جای تلاش برای شکسته بندی هر کدام از اندامهای آسیبدیده بیماران را بوسیله تخته پشتی بلند بی حرکت کنید به بیماری که توانایی دارد گازپانسمانی بدهید و از او بخواهید که خود بیمار یا شخصی دیگر بر روی زخمی که خونریزیدارد بطور مستقیم فشار دهد دسته بندی وانتقال متصدی بخش دسته بندی آمبولانسهایموجود را کنترل کرده صورت برداری نموده وبر اساس در خواست متصدی بخش انتقال به بخشدرمان ارسال می کند مسئول بخش انتقال مراقب است که آمبولانسها در دسترس بوده وانتقال بدون دستور مدیر EMS حادثه صورت نگیرد.
برای انتقال موثر بیماران حادثه ای با چندین قربانی
1- زمانیکه وضعیت بیمار ان در بالاترین اولویتپایدار است (راه هوایی باز شده ، خونریزی تهدید کننده حیات کنترل شده)انتقال آغازمیشود بر حسب تعداد بیماران یک یا دونفر از متصدیان تریاژي باید در امتداد ردیفهایبیماران حرکت کرده ومرتب وضعیت بیمران را از لحاظ تغییر کنترل کنند
2- بیماران دارای بالاترین اولویت باید ابتدا وبلافاصله پس از درمان انتقال داده شوند –این بیماران پر خطر بطور یکنواخت دربینبیمارستانهای در دسترس شوند
3- قبل از ترک محل حادثهEMT-B باید در مورد نحوهترک محل (بهترین مسیر) وبیمارستان مورد نظر دستورات را از متصدی انتقال دریافتکند
4- در حالیکه آمبولانس محل را ترک می کند متصدیانتقال باید به بیمارستان اطلاع دهد که آمبولانس در راه است وشرح مختصری از وضعیتآسیب دیدگان ارائه دهد EMT-Bخودنبایدبا بیمارستان ارتباط برقرار کند مگر اینکهموردی اورژانسی در طی مسیر اتفاق بیفتد
5- زمانیکه تنها بیماران باقیمانده در محل سر پاییهستند آنها را در اتوبوسی که بهمین منظور به محل آورده شده است سوار کنید 5 تا 10نفر از کارکنانی که تجهیزت لازم را بهمراه دارند باید سوار اتوبوس شده وبیماران ر ابه بیمارستانی دور از مرکزی که بیمار کمتری دارد هدایت کنند و در صورت تغییر دروضعیت بیمران در اتوبوس EMTهایی که حضور دارند می وتوانند موقعیت را کنترلنمایند
6- ارتباطات
7- ارتباطات موثر بین کارکنان اورژانس یکیازدشوارترین جنبه های عملکردی حوادثی با چندین قربانیاست در MCI ممکن استدرارتباطات رادیویی دچار انواع مشکلات شوید نقاط کور ارتباطی –دردسترس نبودن بطورمکرر ومسدود شدن شبکه و…… اجازه ندهید مشکلات ارتباطی حواس شما را از مراقبت ازبیمارز منحرف کند کاهش استرس امداگران نیز مانند اغلب بیماران نسبت به فاجعه عکسالعمل نشان میدهند موارد شایع عبارتند از ترس درمورد ایمنیکارکنان-گریه-عصبانیت-احساس گناه ناامیدی –خستگی واحساساتیشدن تقریبا دو سومامدادگران از واکنشهای طولانی مدت رنج می برند نیمی از امدادگران کابوس مکرر میبیندد وخاطرات حوادث هفته ها و ماهها پس از حادثه تکرار می شود.
برای کاهش استرس خود و سایر امدادگران
1- سعی کنید از تحت فشار قرار گرفتن خود بعلت شدتحادثه جلو گیری کنید بادقت آسیب دیدگان را ارزیابی کنید وببنید کدام بیمار دراولویت درمان است وسپس مبادرت به درمان کنید یکی یکی از بیماران مراقبت کنید اینکاربشما کمک می کند تا حدی خونسردی خود را حفظ کنید
2- زمانی که هر امدادگری جهت انتقال به بخش کارکناناعلام امادگی می کند استراحت کردن در فواصل منظم احتمالا هر 1 تا2 ساعت باید به ویآموزشداده شود
3- اگر دور های استراحت چرخه ای موثر باشند همیشهتعداد کافی از امدادگران جهت امدادرسانی وجود خواهد داشت
4- مطمئن باشید وظایفی متناسب با مهارت و تجربه بهامداد گران پسپرده شده است
5- امداد گران را تشویق کنید با یکدیگر صحبت کنندصحبت کرد ن به تسکین استرس کمک می کند افراد را از مکالمه بیهوده وشوخی کردن بر حذردارید